Secretaria Municipal da Saúde
Prevenção Combinada


São estratégias de prevenção que surgem como ferramentas complementares no enfrentamento da epidemia de HIV ampliando a gama de opções que os indivíduos terão para se prevenir contra o vírus e oferecendo mais alternativas cientificamente eficazes.
A prevenção combinada abrange o uso da camisinha externa ou interna, gel lubrificante, diagnóstico e tratamento das infecções sexualmente transmissíveis (IST), testagem para HIV, sífilis e hepatites virais B e C, Profilaxias Pré e Pós-Exposição ao HIV (PrEP e PEP, respectivamente), imunização para HPV e hepatite B, prevenção da transmissão vertical de HIV, sífilis e hepatite B, tratamento antirretroviral (TARV) para todas as pesoas viveno com HIV/Aids (PVHA) e redução de danos.
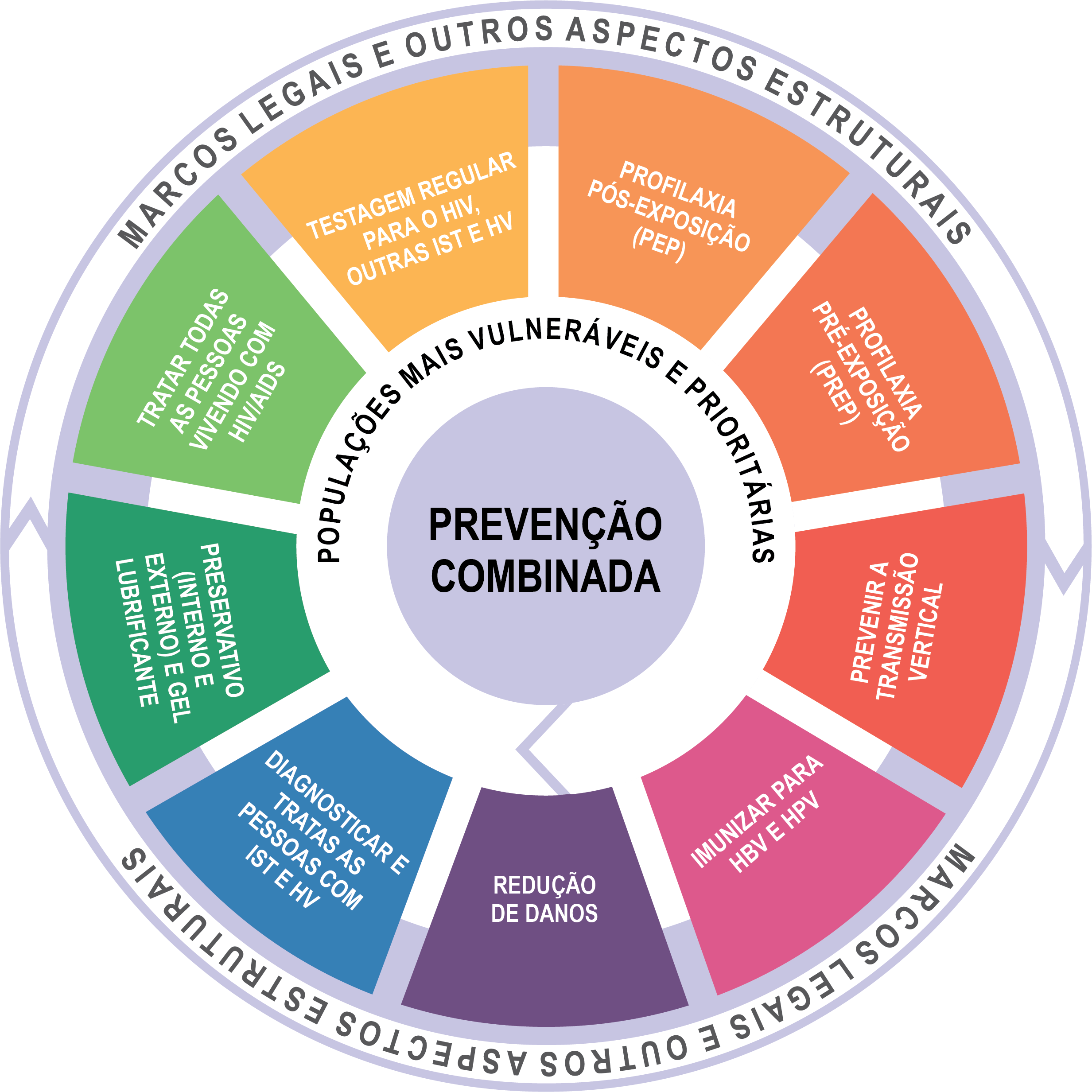
Arte: Assessoria de Comunicação da Secretaria Municipal da Saúde da cidade de São Paulo, baseada na Mandala da Prevenção do Departamento de Vigilância, Prevenção e Controle das IST,
do HIV/Aids e das Hepatites Virais - Ministério da Saúde (2018)
Conheça cada área da mandala:

O uso de medicamentos antirretrovirais faz com que as pessoas vivendo com HIV/AIDS alcancem a chamada “carga viral indetectável”. As evidências científicas também mostram que pessoas vivendo com HIV que possuem carga viral indetectável, além de ganharem uma melhora significativa na qualidade de vida, não transmitem o HIV por relação sexual, se a carga viral indetectável se mantiver por pelo menos seis meses.

A PEP é a utilização da medicação antirretroviral após qualquer situação em que exista o risco de infecção pelo vírus HIV. A medicação age impedindo que o vírus se estabeleça no organismo. A PEP deve ser iniciada em até 72 horas da exposição de risco, quanto mais rápido iniciar mais efetiva ela será.
A PrEP é a utilização do medicamento antirretroviral por aqueles indivíduos que não estão infectados pelo HIV, mas se encontram em situação de elevado risco de infecção. Com o medicamento já circulante no sangue no momento do contato com o vírus, o HIV não consegue se estabelecer no organismo.
O preservativo é um método eficaz para a prevenção do HIV e de infecções sexualmente transmissíveis, também é utilizado como método contraceptivo. Existem 2 tipos: externos usados no pênis e internos para uso vaginal.
O gel lubrificante deve ser a base de água, tem função de auxiliar na lubrificação evitando microfissuras nas mucosas anal e vaginal. Recomenda-se seu uso associado ao preservativo, potencializando a prevenção.
O preservativo externo, interno e o gel lubrificante são disponibilizados gratuitamente na Rede Municipal Especializada. Os preservativos estão disponíveis também em mais de 100 estações de metrô e terminais de ônibus em todas as regiões da capital.

Como o HIV e alguns vírus causadores de hepatites estão presentes no sangue, há risco de infecção a cada vez que se compartilha alguns equipamentos como seringas, agulhas ou qualquer outro produto que corte ou fure. Por isso, recomenda-se não compartilhar equipamentos para o uso de drogas (seringas, cachimbos, piteiras, canudos etc). O vírus da hepatite C também pode ser transmitido através de equipamentos como piteiras e canudos, uma vez que pode ter risco de lesões na mucosa nasal facilitando a infecção por esse vírus.
Essas recomendações fazem parte da estratégia de redução de danos do Ministério da Saúde, que busca reduzir os prejuízos sociais e à saúde de quem usa álcool e outras drogas.

Toda pessoa grávida deve fazer o pré-natal e os exames para detectar o HIV e a sífilis. Esse cuidado é fundamental para evitar a transmissão da pessoa para a criança. A parceria sexual também deverá comparecer ao serviço de saúde para ser orientada e tratada, a fim de evitar a reinfecção da(o) gestante.
A testagem para o HIV é recomendada na 1ª consulta do pré-natal, 2º e 3º trimestres e no parto. No caso de gestantes que não tiveram acesso ao pré-natal, o diagnóstico pode ocorrer no momento do parto, na própria maternidade, por meio do teste rápido para HIV. As(os) gestantes que souberem da infecção durante o pré-natal têm indicação de tratamento com os medicamentos antirretrovirais durante a gestação e ainda no trabalho de parto para prevenir a transmissão. O recém-nascido também deve receber o medicamento antirretroviral por quatro semanas e ser acompanhado no serviço de saúde.
A transmissão do HIV também pode acontecer por meio da amamentação, por isso a pessoa que vive com o vírus não deve amamentar a criança. É orientada a suspensão da amamentação e a inibição da lactação.

O teste para diagnóstico do HIV e o tratamento de HIV quando realizado precocemente aumenta a qualidade e a expectativa de vida. A infecção pelo HIV pode ser detectada com, pelo menos, 30 dias a contar do momento da infecção. Esse período que antecede os 30 dias é chamado de janela sorológica.
Os testes estão disponíveis em todas as unidades da Rede Municipal Especializada (RME) em IST/Aids e nas Unidades Básicas de Saúde (UBS) de São Paulo. Também é possível acessar autotestes de HIV, que podem ser realizados onde e quando você preferir, nas unidades da RME.

A vacina contra Hepatite B é bastante eficaz, mas são necessárias as três doses para garantir a proteção. Está disponível nos serviços de saúde. Para a Hepatite C não existe vacina até o momento. É importante também manter a vacinação de adolescentes em dia para o HPV.
Confira os grupos elegíveis para vacina do HPV:
- A vacina é indicada para meninas e mulheres de 9 a 26 anos de idade e meninos de 9 a 14 anos;
- A imunização deve acontecer, preferencialmente, entre 9 e 14 anos, quando é mais eficaz, segundo o Ministério da Saúde;
- Homens e mulheres imunossuprimidos, como PVHA, de 9 a 45 anos;
- Homens e mulheres com câncer de 9 a 45 anos;
- Pessoas em uso de PrEP de 15 a 45 anos.
Observação: No SUS, a vacina é liberada para crianças de 9 a 14 anos e para pessoas imunossuprimidas ou pacientes oncológicos. Após publicação da Nota Técnica nº 41 de 2024 do Ministério da Saúde, pessoas de 15 a 19 anos poderão receber uma dose da vacina, e portadores de papilomatose respiratória recorrente (PRR) poderão se beneficiar da vacinação com esquema preconizado em bula, de acordo com sua faixa etária.
Atenção especial para vacinação de Hepatite B: gestantes, trabalhadores da saúde, bombeiros, policiais, manicures, populações indígenas, doadores regulares de sangue, gays, lésbicas, travestis e transexuais, profissionais do sexo, usuários de drogas, pessoas com ISTs.

HAND TALK
Clique neste componente para ter acesso as configurações do plugin Hand Talk




.png)
.png)
